侧脑室宽7mm孩子能要吗?侧脑室7毫米的可能诱因
产检中发现胎儿侧脑室宽度达到7毫米,这个数值恰好处在正常与异常的临界点,往往让准父母陷入焦虑与困惑的漩涡。医学上将这种情况定义为“临界性侧脑室增宽”,既不是明确的病理信号,也不能完全视为正常现象。现代围产医学强调动态观察的重要性,约85%的轻度增宽案例会在后续发育中自然吸收。理解这个数据的意义,需要结合胎儿整体发育状况与孕期监测策略综合分析。
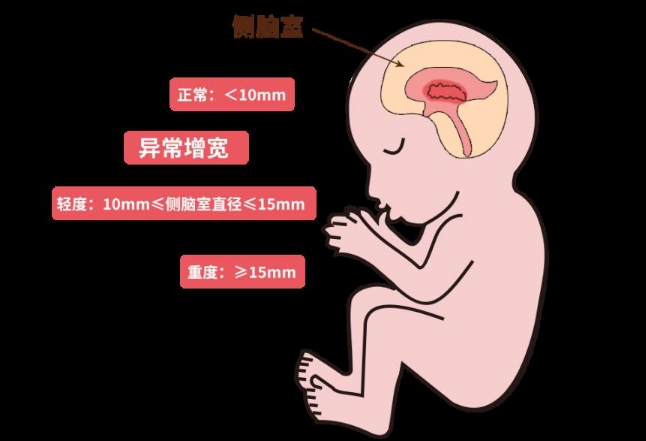
侧脑室宽度的生理意义
侧脑室作为脑室系统的组成部分,本质上是脑脊液循环的通路。胎儿期侧脑室宽度存在自然波动,如同呼吸般具有动态平衡的特性。正常胎儿侧脑室宽度就像一条小溪,通常维持在4-7毫米之间,超过10毫米才被定义为脑室扩张。7毫米恰似溪流汛期的警戒水位,提示需要加强监测而非立即采取行动。这个阶段的增宽可能是暂时性的生理现象,与脑脊液分泌吸收的节奏性波动相关。
侧脑室7毫米的临床定位
国际妇产超声协会将7毫米设定为观察起点而非诊断标准。这个数值相当于同龄胎儿群体中的第95百分位,意味着100个胎儿中约有5个会出现类似情况。临床处理时更关注进展趋势而非单次测量值,通常建议2-4周后复查超声。若同时存在脉络丛囊肿或小脑发育异常,则需提高警惕。单独出现的7毫米增宽,其染色体异常风险仅比正常群体增加1.2%,远低于传统认知中的想象。
侧脑室7毫米的可能诱因
轻度增宽的形成机制复杂,可能是胎儿脑组织快速发育过程中的暂时性失衡。就像青春期孩子的生长痛,脑实质体积的突增可能导致脑室相对增宽。母体因素中,叶酸代谢障碍导致的同型半胱氨酸升高,可能影响脑血管发育节律。环境因素如早期病毒感染,可能干扰脑脊液循环阀门——室间孔的形成速度。但绝大多数情况下,这种增宽是发育过程中的自我调整现象。
医学处理的标准流程
规范的产前诊断中心会启动三级评估:首先排除测量误差,采用三维超声多平面重建技术确认数据准确性;其次进行胎儿系统超声筛查,重点观察小脑蚓部、胼胝体等结构的完整性;最后结合无创DNA或羊水穿刺排除染色体异常。这个流程如同筛网,逐步过滤出真正需要干预的病例。对于单纯性增宽,通常会建议补充Omega-3脂肪酸促进神经髓鞘形成,而非直接进行侵入性操作。
家庭决策的考量维度
面对临界值数据,准父母需要建立风险分层的认知框架。首先要理解7毫米与10毫米的本质区别,前者属于灰色地带,后者才明确指向病理状态。其次是评估其他软指标,如鼻骨发育、心脏强光点等协同信号。最后要考虑自身风险承受能力,但需知现代新生儿神经康复技术已能有效改善轻中度发育迟缓。决策时建议遵循"两轮复查原则",至少经过两次不同孕周的超声确认再作决断。
预后发展的追踪要点
持续监测中要注意宽度变化的斜率,每月增长超过0.8毫米需警惕进行性扩张。出生后的随访重点在于运动发育里程碑,如三月抬头、六月独坐等节点。临床大数据显示,单纯性轻度增宽胎儿在学龄期的智力测试得分与正常群体无统计学差异。部分案例在婴儿期可能出现肌张力轻微异常,但通过早期干预训练大多能完全康复。这就像幼苗生长初期的轻微倾斜,及时扶正便不影响成材。
常见认知误区的澄清
民间流传的"脑室宽就是脑积水"属于概念混淆,脑积水特指进行性液体蓄积伴脑实质受压。将7毫米增宽与智力低下直接挂钩也不科学,神经功能取决于神经网络复杂度而非单一结构尺寸。还有准父母误认为必须终止妊娠,实际上我国《产前诊断技术管理办法》明确规定,单纯性侧脑室增宽不属于医学指征的终止范围。重要的是保持理性,避免被网络上的极端案例左右判断。
总之,侧脑室宽7mm孩子能要。
讨论群
-
备孕叶酸怎么选?2025年最新品牌测评与科学指南
 83
83
-
南阳试管婴儿费用全解析:从两万到八万都花哪儿了?
 79
79
-
成都试管婴儿医院怎么选?2025年最新避坑指南来了!
 82
82
-
试管婴儿到底要花多少钱?这份计划帮你算清每一笔账
 99
99
-
孕晚期同房安全吗?科学解读孕期性生活的注意事项
 64
64
-
试管婴儿备孕指南:这些针对性准备你做好了吗?
 50
50
-
22个最准怀男孩征兆盘点,别只知道看肚型了
 9
9
-
爱地那非的功效到使用 避坑指南要注意药量
 36
36
-
女性健康新视角:酸奶饮用需谨慎的科学解读
 34
34
-
剖腹产三次生育风险大吗?医生给出关键建议
 58
58
-
听说安满孕妇奶粉挺火的,它味道会不会很腥啊?
 12
12
-
网上说鸭嘴杯会让孩子龅牙,真有这么大危害吗?
 29
29
-
我最近总便秘,听说掐手指有用?具体掐哪根手指啊?
 41
41
-
宝宝刚满两岁,能换成纯牛奶了吗?
 43
43
-
我怀孕5个月便秘严重,听说有个动作能马上排便?
 12
12
-
医生您好,宝宝金水适合多大的婴儿用啊?
 13
13
-
医生,想给宝宝换防胀气奶瓶,市面上牌子太多了,怎么选啊?
 46
46
-
我吃辅酶Q10后心脏突突跳得厉害,这是咋回事啊?
 35
35
-
最近总看到佰澳朗德DHA的广告,这牌子靠谱吗?
 36
36
-
今天孩子要同时打乙脑和麻腮风疫苗,为啥安排在同一天啊?
 11
11
-
50岁去泰国试管婴儿好吗,值不值得去
 7491
7491
-
试管医院一般周六日的医生靠谱吗
 7658
7658
-
试管失败医院有责任吗,试管失败责任在谁
 7907
7907
-
囊胚4bc几乎是女孩,有事实依据吗?
 5457
5457
-
卖精子合法吗,供精试管的精子买的吗
 7510
7510
-
试管怀孕八个月还能上班吗,是不是可以休产假了?
 8572
8572
-
囊胚bc级什么意思,质量好与坏?
 5574
5574
-
试管823胚胎什么意思,是哪种等级的胚胎?
 5140
5140
-
治疗子宫肌瘤才能做试管婴儿吗,医生怎么说
 5674
5674
-
试管怀孕能吃辣椒吗?怀孕后是否要忌辣?
 4622
4622





全部评论
帖子《侧脑室宽7mm孩子能要吗?侧脑室7毫米的可能诱因》
还没有评论哦,快来回复评论哟,马上抢占先机~